


専門医インタビュー

埼玉県
プロフィールを見る
変形性膝関節症は、中高年の膝の痛みの原因として最も多い病気ですが、本格的に発症する前段階で行える有効な治療があることを知っていますか?「40代、50代でレントゲンでは異常がないのに膝の痛みが続くようなら一度MRI検査を」と勧める竹島憲一郎先生に、中高年の膝の痛みの原因や人工膝関節置換術を含めた変形性膝関節症の治療についてお話を伺いました。

膝は荷重がかかる関節なので、例えば、片足で立つと体重の4~5倍の負荷がかかります。中高年になると、主に加齢による変化で、膝関節でクッションの役割を果たしている軟骨や半月板が変性し、傷んできます。その状態で立ったり、歩いたりを続けていると半月板が傷み、軟骨がすり減って、大腿骨(だいたいこつ)(太ももの骨)と脛骨(けいこつ)(すねの骨)が直接ぶつかり合うようになり、膝に痛みが出たり、関節が変形していきます。この状態が変形性膝関節症(へんけいせいひざかんせつしょう)で、中高年の膝痛の原因として最も多い病気です。
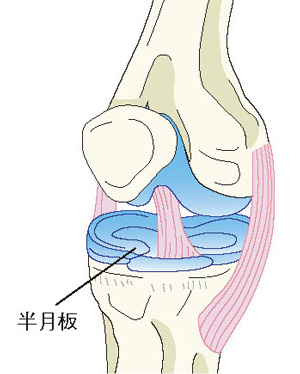
最初に内側の半月板が傷み、それに伴って軟骨がすり減り、O脚が進んでいく人が多いという印象があります。O脚の状態で活動していると、膝関節の内側にばかり負担がかかり続けるので、内側の軟骨がさらにすり減るという悪循環に陥り、変形性膝関節症を発症します。もともとO脚の人は、このような典型的なパターンをたどりやすいのですが、実は、O脚ではなかった人も、加齢とともにO脚気味になり、変形性膝関節症の発症パターンをたどることが少なくありません。それは、太ももの内側の筋力が加齢とともに落ちやすいということと関係しています。太ももの内側の筋力が落ちると、膝にかかる荷重がどうしても内側に傾きやすくなるため、内側の半月板が傷み、軟骨がすり減ってO脚になっていくのです。早い人だと40代からO脚に伴って変形性膝関節症の症状が出始めます。筋力の低下や半月板の傷みをそのまま放置していると、50代、60代になったときにはさらに進行して、膝の痛みや変形が強くなってしまうということが起きてしまいます。
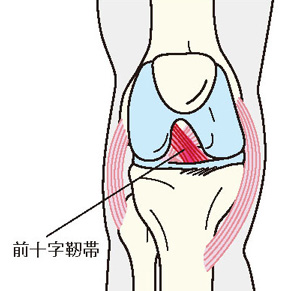
半月板を損傷した場合、以前は、基本的に損傷した半月板は切除していました。最近では、半月板を縫合するなどして温存し、膝のクッション機能をできるだけ長く維持したほうが、変形性膝関節症の発症時期や進行スピードを遅らせることにつながるという考え方に変わってきています。同じように、中高年の前十字靭帯についても、損傷していたら再建したほうがよいといわれ始めています。前十字靭帯はスポーツで傷めることが多く、アスリートに対する前十字靭帯の再建手術はよく行われています。若い頃に前十字靭帯が切れてしまっていたのをそのままにしておくと、中高年になると膝関節の安定性が損なわれ、変形性膝関節症が早く進んでしまうことがわかってきています。
半月板や前十字靭帯の傷みは、MRI検査を受けるとわかります。自分の膝を長く維持するために、40代、50代でレントゲンでは異常がないのに膝に痛みが続いているようなら、一度、MRI検査を受けて関節の状態を詳しく確認しておくとよいでしょう。痛みの原因が半月板などにある場合、本格的に変形性膝関節症を発症する前に、有効な治療を受けられる可能性があります。

骨壊死
骨壊死(こつえし)(大腿骨内側顆骨壊死(だいたいこつないそくかこつえし))は、50代、60代に比較的多いという印象があります。この病気の明確な原因はまだよくわかっていないのですが、半月板が傷んでいる人や骨粗しょう症の人に多くみられることから、骨がもろくなっているところに骨同士がぶつかり合うことで微小な骨折が起きているという見方もあります。いずれにしてもいくつかの要因が重なって起きているのではないかと考えられるため、初期の骨壊死の治療は、骨粗しょう症の治療や半月板の治療などが並行して行われることがあります。骨壊死が初期の段階で発見できれば、松葉杖をついて体重がかからないようにするといった保存療法で痛みが改善することがあります。ただし、骨壊死は、レントゲン検査では気づかれにくい場合もあるので、2~3週間鎮痛薬を飲み続けても痛みが改善しないようなら、骨壊死を疑ってMRI検査を受けることをお勧めします。

ページの先頭へもどる
PageTop