


専門医インタビュー

福岡県
プロフィールを見る
手術には、関節鏡視下手術、骨切り術、人工関節置換術(全置換・部分置換)があります。関節鏡視下手術は、膝に小さな穴をあけて、そこから内視鏡をいれて膝関節内の様子を確認しながら、損傷した半月板などの処置を行うことができます。膝のクッションである半月板の損傷を放置すると、断裂形態によっては変形の進行にもつながります。関節鏡視下手術は、軟骨のすり減りに対しては根治的な治療ではありませんが、合併する半月板損傷などが症状の中心である場合には、とても有効な低侵襲手術です。骨切り術は、50~60歳台で活動性の高く、変形があまり進行していない方を適応としています。脛骨の骨を切ってO脚変形を矯正し、内側にかかっている荷重を外側へ移動させる手術です。足全体のバランスを矯正することで、軟骨のすり減りの進行をおさえて痛みをとる手術であり、症状改善に少し時間を要します。ただ自分の関節を温存できるという特徴から、重労働者や膝に負担のかかるスポーツを続けたい患者さんなどに適した術式といえます。人工膝関節置換術は、変形も矯正され、すり減って傷んでしまった関節面を直接置き換える手術なので、早期に痛みが取れ歩行の改善も早いという特徴があります。痛みが強く、変形の進んだ方に適した術式といえます。術式の選択は、関節変形の程度だけではなく、年齢や活動性、仕事、趣味、居住環境、持病などを考慮して検討します。
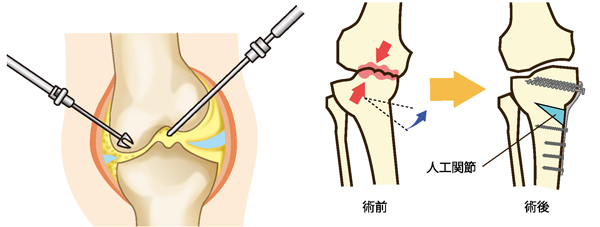
関節鏡視下手術と骨切り術
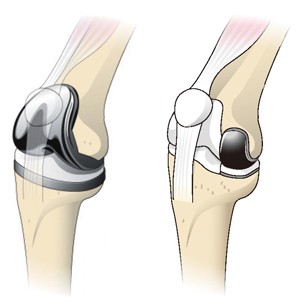
全置換術と部分置換術
人工膝関節置換術には、膝関節の関節表面の全てを人工関節に置き換える全置換術と、悪くなっている部分だけを置き換える部分置換術があります。
部分置換術は、膝の一部(多くは内側)だけが変形し、ほかの関節や靭帯などは正常である方が良い適応になります。全置換術に比べると、部分置換術では膝を支える靭帯を全て温存できるため、術後の違和感も少なく、満足度の高い手術です。さらに手術侵襲(手術時間・出血量・創の大きさなど)も小さく、術後の改善も早いため、心疾患などの合併症のある高齢の方にも選択可能な術式であると思います。ただ、部分置換術は置換していない部分(多くは外側)が将来的に変形をきたす可能性があり、術前の慎重な評価と判断が必要になります。全置換術は、かなり変形の進行した高度変形膝や拘縮した膝、関節リウマチなどの変形に対しても症状の改善が期待できる手術です。近年、人工関節の品質や手術手技の向上により、部分置換でも10~15年、全置換では20年以上もの耐用性が多く報告されており、特に全置換術においては長期的に安定した膝が得られる時代となってきました。今までは70歳以上が適応といわれていた人工関節置換術も60歳台でも選択されるようになってきました。
ナビゲーションシステムなどの技術革新により、人工関節をより正確に設置することができるようになりました。さらに、人工関節をきれいに入れるだけではなく、ぐらつきが無く安定した膝関節機能を獲得するために、膝の軟部組織のバランスを整える手術手技も大きく進歩しています。バランサーという器械で膝に一定の力を加えて、内側と外側の緊張や、曲げた時と伸ばした時の緊張などを測りながら、段階的に骨を切って調整していく方法などが広く行われています。また、患者さんの多くが心配されていることの一つに、術後の痛みがあります。以前は、手術当日の夜に麻酔が切れると「痛くて眠れない」ということが、しばしばありました。しかし近年、傷口を閉じる前に関節周辺の組織に鎮痛剤を直接注射する関節周囲多剤カクテル注射や、神経ブロックなどによる疼痛管理が大きく向上し、手術翌朝に患者さんが明るい表情で挨拶をしてくれることが当たり前になった気がします。

ページの先頭へもどる
PageTop