


専門医インタビュー

熊本県
プロフィールを見る
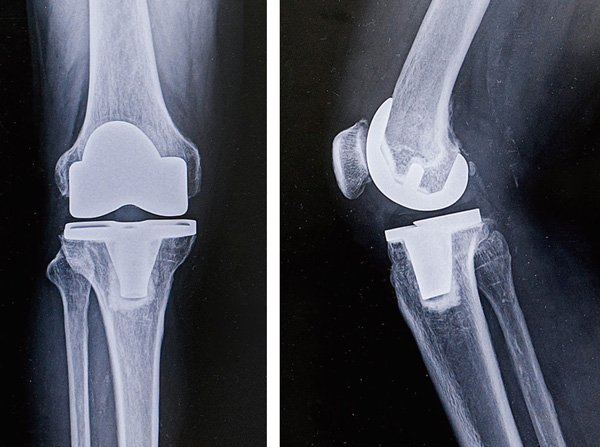
人工膝関節全置換術後のレントゲン(正面と側面)
人工膝関節には、関節内にある後十字靭帯を温存するタイプと後十字靭帯を切除してその機能を人工膝関節のデザインでカバーするタイプが主流とされています。後十字靭帯を温存するタイプはより自然な動きの再現が可能です。ただし、後十字靭帯が正常に機能していることが適応条件となります。また、後十字靭帯を切除するタイプは、ご自身の靭帯ではないことによる術後の違和感が残ってしまうケースも少なくありません。
これらのタイプの長所を活かした新しい人工膝関節も出てきています。これは、後十字靭帯が機能しつつも「少し傷んでいる」という不安がある場合、後十字靭帯を切除することなく、人工膝関節のポリエチレンによって不安定さをカバーできるというタイプになります。このタイプのメリットは、ご自身の後十字靭帯を残しつつ機械的なサポートも可能で、より高い安定性が得られるという点です。特に高齢で筋力の弱い方に向いており、他のタイプよりも術後の回復が早くなる傾向があります。
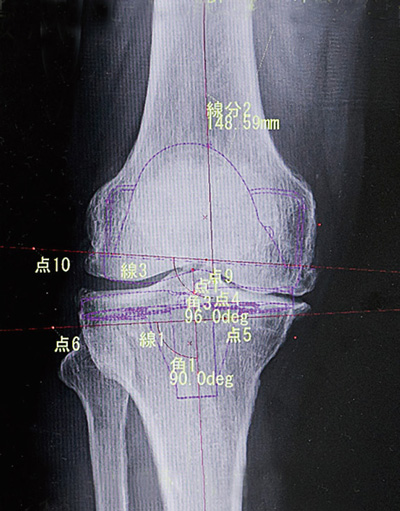
デジタルテンプレート
術前は、デジタルテンプレートを作成することで、骨を切る位置や人工膝関節を設置する角度などを厳密に決めていきます。骨の形や大きさは患者さんそれぞれです。術前計画を立てることで、一人ひとりに合った適切な位置に人工膝関節を設置することができます。
また術中の骨切りにあたっては、「髄外」という方法で行います。一般的には、大腿骨(太ももの骨)と脛骨に骨切りのガイドとなる機械を置いて、骨髄の中にロッドを入れ、それに対して基準線を決め切っていく「髄内」という方法が多いです。髄外は文字どおり骨髄の外側にロッドを立てるため傷口も髄内と比べて小さいです。そのため、出血量が少ないということに加えて、感染リスクの軽減も期待することができます。
さらに、骨切りの際は、靭帯のバランスを整えることも重要なポイントです。一般的な手術では、骨切りの後に靭帯の調整をしますが、靭帯のバランスを計測する特殊な機械を使うと、骨切りの前に確認をすることができます。骨切り後に靭帯を整える手技が不要なため、より安定した靭帯バランスをつくりあげた上で、骨切りを進めることができます。
人工膝関節置換術は国内で年間8~9万件実施されており成績も安定しつつあります。人工膝関節の性能に加えて手術手技も大きく進歩しており、患者さんの満足度向上にもつながっていると思います。

現在は、麻酔や術後の疼痛管理の技術が進歩し、痛みそのものの軽減はもとより、手術を躊躇している患者さんの不安解消にも大きく貢献しています。
手術前の麻酔に加えて、術中にはカクテル注射という鎮痛のための処置を行います。カクテル注射は数種の薬剤を混合したもので、術中の傷口を閉じる前に患部に直接打つことで、術後の痛みを大幅に抑えられるというものです。個人差はあるものの、多くの方が手術当日からリハビリを開始しています。
もちろん、術後の状態は患者さんそれぞれ違うため可能なタイミングでリハビリを開始しますが、早期にリハビリを開始できることは、その分早期の社会復帰を目指すことができ、患者さんのモチベーションにもつながっています。

ページの先頭へもどる
PageTop