


専門医インタビュー

愛知県
プロフィールを見る
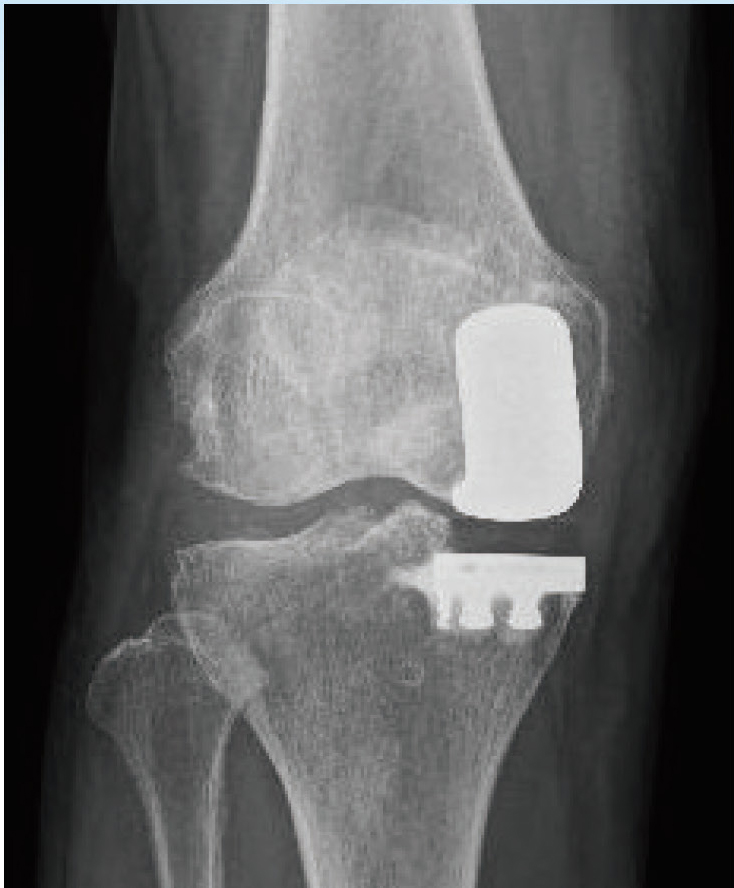
部分置換術後のレントゲン
骨切り術と人工膝関節置換術があります。骨切り術は、主に脛骨(すねの骨)を切って変形を矯正する方法で、関節の変形が内側に限定されている場合に有効です。人工のものを使わず、ご自身の骨を温存できるという大きな特長がある一方、手術後の回復やリハビリにはある程度の期間を要します。
人工膝関節置換術は膝関節を人工物に取り替える手術です。骨切り術と比較すると、かなり変形の進んだ症例でも対応でき、術後早い段階で歩くことができるので早期の社会復帰が可能です。疼痛の軽減・歩行機能の回復に優れた方法ですが、その一方で長期使用による金属のゆるみ、感染の問題も少なからずあります。
なお、人工膝関節置換術でも軟骨のすり減りが内側のみで膝を支える靭帯の機能がしっかりある場合であれば、部分置換術(UKA)という選択肢があります。膝関節全体を人工関節に置き換える手術(TKA)より骨の切除量が少なくなり、靭帯を切らなくても手術できるのがメリットです。
また部分置換術の場合、生体に近い状態ですので膝の曲がりがスムースなことが特徴です。「患者さんにとってできるだけ負担の少ない手術」という点で、部分置換術(UKA)は近年、皆さんが言うMIS(最小侵襲手術)のコンセプトに則ったものといえると思います。
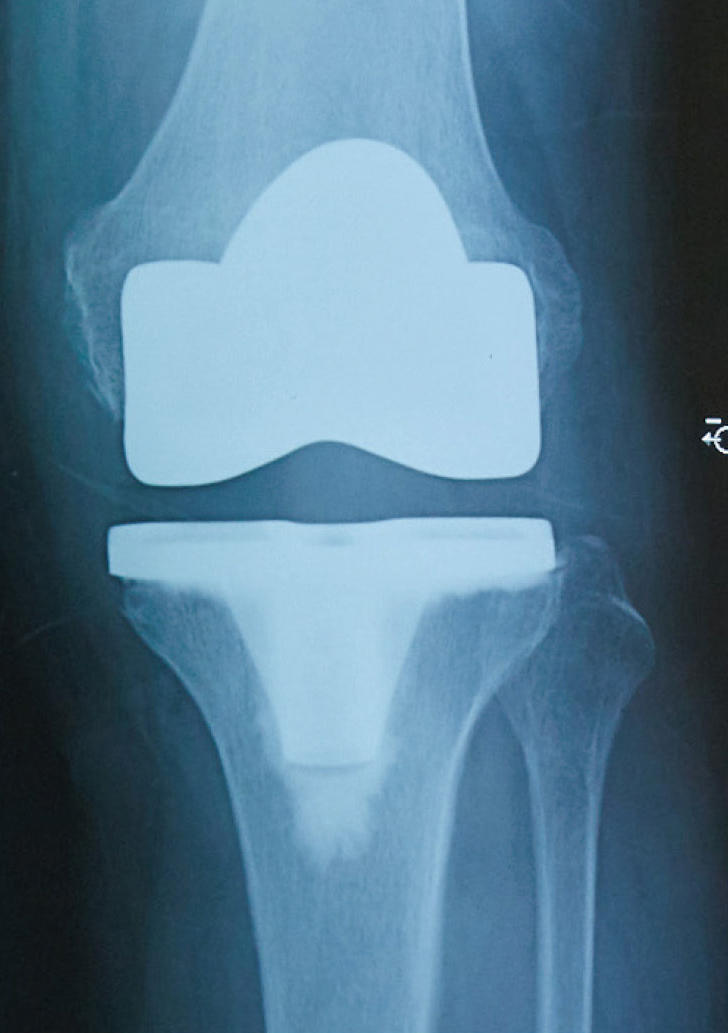
人工膝関節置換術後の
レントゲン
人工膝関節置換術の入院期間は、各施設によって異なりますが、術後のリハビリテーションも含めてだいたい2~3週間です。
手術は、膝の前面から12cm程度の縦切開で行います。足をまっすぐな状態になるように大腿骨と脛骨をそれぞれ1cm程度(人工関節が入るスペース分)切除します。そこにチタンやコバルトクロムなどの合金製部品を大腿骨側・脛骨側に挿入していきます。また骨と人工関節の固定に医療用骨セメントを使用します。最後に軟骨の代わりとなるポリエチレン製のインサートを取り付けます。
私は、手術前に外来で行った膝のレントゲン検査やCT検査をもとに綿密な術前計画を立てて手術に臨んでおりますが、より正確に人工関節を設置するために手術中にコンピュータによる簡易ナビゲーションシステムを補助で使用しています。
手術を受けることに関しては、もちろん患者さんの健康状態が良いことが望まれますが、最近の人工膝関節置換術は、手術手技の向上によって手術時間の短縮や術中・術後の出血量が減少し、比較的安全な手術に思われます。また内科合併症のある方や高齢の方の場合、内科医師と連携することで、リスクを軽減して手術を受けられるようになってきています。
しかし、人工関節は感染の問題があります。そのため人工膝関節置換術では細菌感染を十分に予防する必要があり、手術はクリーンルームと呼ばれる特別に対策を施した手術室で行っております。また患者さんも術後感染しないように心掛けることが大切です。怪我などがあれば医療機関に通ってきちんと治療し、体に菌が付着していない状態を保つことや虫歯の治療も手術前に済ませていただき、感染対策をとるようにしてください。
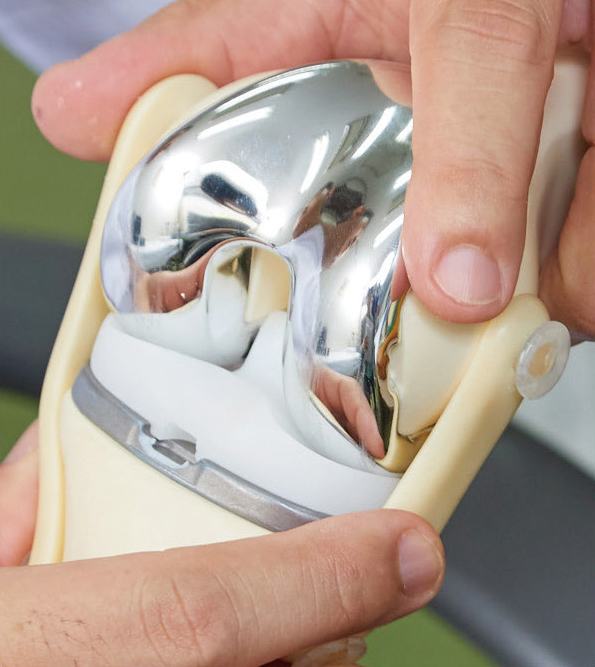
人工膝関節の一例
人工膝関節の性能は、近年非常に高くなってきています。耐用年数は一般的に15年程度といわれていますが、手術した患者さんの経過から判断するとそれよりはるかに長持ちしており、術後感染や骨折などのトラブルがなければ、20年以上の使用も十分可能ではないかと思われます。
「実際にどれだけ持つか」は術後の関節の使い方にもよるため人それぞれですが、平均寿命の延伸や高齢になっても活動レベルが高い方が増えていることを考慮しても、それをカバーできるだけの性能向上が見られると思います。
これは、ひとつには人工関節に用いる金属やポリエチレンの素材の強度・耐久性が向上したことが挙げられます。また一方で、人工膝関節置換術という手術自体の技術が高まっていることもいえるでしょう。

ページの先頭へもどる
PageTop