


専門医インタビュー

変形性股関節症などの治療として行われる「人工股関節置換術」には、特有の合併症として「脱臼」のリスクがあります。脱臼につながるリスク、それをできるだけ予防する手術の工夫などについて耳原総合病院の吉岡篤志先生に教えていただきました。
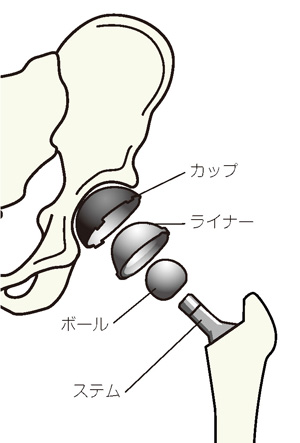
人工股関節の構造
股関節は骨盤の左右にある寛骨臼(かんこつきゅう)という凹みのある場所に、ボール状の大腿骨(だいたいこつ)の骨頭(こっとう)がしっかりはまり込んで形成されています。また骨盤と大腿骨は靭帯でしっかりつながり筋肉など周りの組織によって支えられているので、正常な股関節はめったに脱臼することがありません。
人工股関節は、寛骨臼側のカップとライナー、大腿骨頭側のボールとステムから成り、ボールがライナーにはまり込んだ構造です。しかし手術後ボールがライナーから飛び出してしまう脱臼がまれに起こることがあり、その原因は大きく3つあります。
1つ目は「カップの設置角度」です。カップが適切な角度で設置されていないと、前方もしくは後方に脱臼する可能性があります。
2つ目は靭帯や筋肉など「軟部組織へのダメージ」です。軟部組織を手術で切ったり取り除いたりすると、股関節を安定化させる力が弱まるので脱臼リスクが高まります。
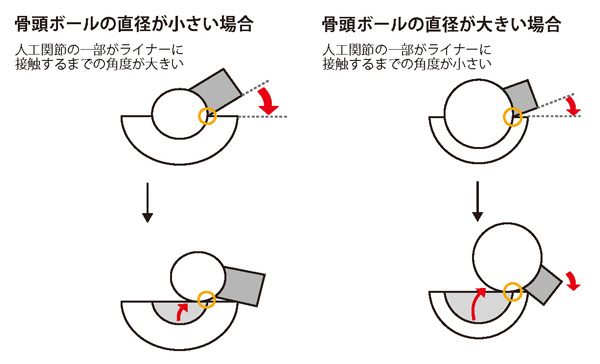
3つ目は「人工股関節の構造」です。かつてはライナーで使用されるポリエチレンがあまり長持ちしませんでした。
できるだけ長持ちさせるためにボールを小さくしてライナーを厚くしましたが、股関節を深く曲げたりした時に人工関節同士がぶつかり脱臼してしまうことがありました。近頃は素材改良が進みライナーを薄くしても長持ちするようになったので、これまでより大きなボールを使えるようになっています。またボールまでの長さを調整できるステムも登場しているので、人工股関節の構造が起因して脱臼することはほとんどなくなっていると思います。
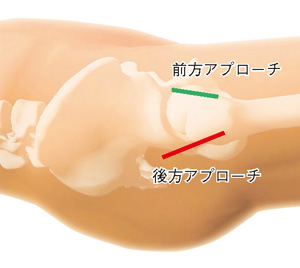
従来はほとんどのケースで患者さんは横に寝た状態になり、お尻にある筋肉などを大きく切って股関節に到達する方法で手術が行われていました(後方アプローチ)。しかし手術中に姿勢が変わってしまうと、カップを正確に設置しにくくなることがありました。また手術中にレントゲン撮影をしてカップの位置を確認していたので、正確に設置するには医師の経験に大きく依存していました。
近頃はナビゲーションシステムの登場によって、患者さんの姿勢が変わっても人工股関節を設置する位置を正確に把握できるようになっています。また、近年は横向きではなく仰向けに寝た状態で行う手術が増えています。従来の方法よりも手術は難しくなりますが、患者さんの姿勢が変わりにくくカップを設置する位置を把握しやすいため脱臼リスクが軽減しています。
従来の後方アプローチだと、筋肉が回復するまでの期間は股関節が不安定になるため脱臼リスクが高まります。そのため深くしゃがんではダメ、正座はダメ、お風呂に入る時は気を付けて、と注意が必要な、あるいは禁止される動きや姿勢が多くありました。しかしこの頃の後方アプローチは、筋肉や靭帯をできるだけ傷つけない方法が取り入れられてきているので、従来よりも脱臼リスクを抑えられるようになっています。
最近は後方アプローチだけでなく、股関節の前方から侵入し、お尻や前方の筋肉、靭帯をできるだけ傷つけない手術も行われています(前方アプローチ)。
このように、できるだけ軟部組織を傷つけない手術方法の進歩によって脱臼リスクが軽減しているので、患者さんが手術後に色々なことを気にせずに活動しやすくなっています。
日常生活のなかでは、特に転倒には気を付けてください。退院してから水泳やウォーキング、卓球などをしている方もおられます。しかし軟部組織がきちんと回復していないと脱臼リスクが高まるので、3ケ月程度はあまり無理をしないようにしてください。ご自身が行いたい趣味や運動などがあれば、医師からアドバイスをもらいしっかり楽しんでほしいと思います。
股関節の痛みを我慢して変形が進むと、脚を伸ばしにくくなったり背骨など他の関節にも影響が出たりすることがあります。長年痛みを我慢してあまりにも筋力が衰えてから手術を受けても、しっかり歩けるまでには通常よりも長いリハビリ期間が必要になることがあります。治療を続けても股関節の痛みのせいで「買物に行くのがおっくうになった」と思うようになったら、一度手術を検討してみても良いと思います。
手術方法や人工関節の進歩によって、人工股関節置換術後は脱臼をそれほど気にしなくても良い時代になってきているのではないかと思います。股関節に痛みがあったり悩んだりしていれば、気軽に股関節を専門にする医師へご相談ください。手術だけでなく、ご自身に合わせた治療を受けることができると思います。

ページの先頭へもどる
PageTop