


専門医インタビュー

愛知県
プロフィールを見る

膝や股関節の痛みが1~2週間ほど続くようであれば、一度専門医を受診していただくといいですね。変形性関節症は痛みの進行がゆっくりなため様子をみる方もいらっしゃいますが、日常生活に支障が出るようであれば、早めに相談したほうが良いと思います。整形外科を受診したからといって、いきなり手術を勧められるということはありません。
膝と股関節は体重を支える関節なので、関節にかかる負担を減らすために体重を減らすことがとても重要です。その他に、消炎鎮痛剤(しょうえんちんつうざい)の内服薬や湿布、リハビリといった保存療法から始めます。膝の場合はヒアルロンの関節内注射や足底板(そくていばん)という装具を使うこともあります。
自分で行うトレーニングとしては、関節にできるだけ負担のかからない平らな場所での散歩やプールでの水中歩行がお勧めです。ただし痛みがある時に無理してトレーニングするのは逆効果につながりますので、膝や股関節に負担のない範囲で実施し、まずは運動するクセをつけることが大事です。
手術を行うかどうかは、患者さんご自身が判断するのですが、変形性関節症の場合だと、保存治療によって改善が見られず、今までできたことが痛みのためにできなくなってきた、痛みを改善して日常生活、旅行、趣味などを続けていきたいと感じたら、手術を考えてもいいと思います。ただし、ガマンにガマンを重ねてから手術を受けると、筋力が落ち、通常よりもリハビリに時間がかかることがあります。手術は、痛みの原因となっている骨を治療できても、筋力などはご自身で改善しないとならないのです。
肘の関節リウマチでは、近年、生物学的製剤やJAK阻害剤(そがいざい)といった新たな薬の登場で、薬物治療で症状が治まっている患者さんが大半です。しかし、中には薬物治療では効果がみられず、顔が洗いにくい、ごはんも食べにくい、電話がかけにくいといった日常生活にかなり支障が出てくれば、手術を検討するタイミングだと思います。
変形性膝・股関節症では、主に骨切り術(こつきりじゅつ)と人工関節置換術(じんこうかんせつちかんじゅつ)があります。骨切り術は、膝や股関節の骨を切り荷重(かじゅう)がかかる場所を変える手術なので、主に40歳未満で関節の軟骨がまだ残っている方が対象になる手術です。
人工関節置換術は、骨の傷んだ部分を取り除き、金属やポリエチレンなどでできた人工関節に置き換えるものです。近年では、人工関節に使われる軟骨の代わりとなるポリエチレンの素材が進化し、20~30年の耐用年数も期待できるようになり、これまでよりもより幅広い世代に適用しやすくなりました。また、膝の人工関節の手術には、傷みの進んだ片側(主に内側)を置き換える単顆型置換術(たんかがたちかんじゅつ)(部分置換術)と膝の表面全てを人工関節に置き換える全置換術(ぜんちかんじゅつ)があり、変形の進行度や靭帯(じんたい)などの状況によって選択します。
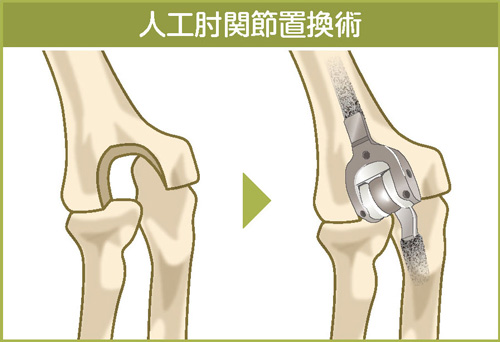
肘の関節リウマチでは、炎症で肥厚した滑膜を取り除く滑膜切除術(かつまくせつじょじゅつ)が行われていましたが、最近では薬物治療で効果がみられなかった場合、人工肘関節置換術(じんこうひじかんせつちかんじゅつ)が行われています。

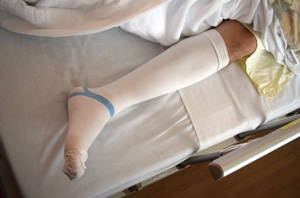
弾性ストッキング
代表的なものに血栓症と感染があります。血栓症は、動かずにじっとしているとリスクが高まるため、手術中からフットポンプや弾性ストッキングを使い、手術翌日から早期リハビリテーションを行うことで、血栓症予防対策をとります。
手術は、バイクリーンルームという特殊な部屋で特別な手術着を着用し行われるなどの感染予防対策がとられています。さらに糖尿病の方では感染リスクが高まるため、事前に血糖値のコントロールを行ってから手術にのぞんでいただき予防に努めます。手術前の検査でご自身が初めて糖尿病だと気付く方もいらっしゃいます。そのため、さまざまな疾患に対して事前に治療できる多くの診療科のある施設で手術を受けた方が、安心して手術にのぞめるのではないでしょうか。

ページの先頭へもどる
PageTop