


専門医インタビュー

この記事の目次
立つ、座る、歩くなど、日常生活動作を行う上で当たり前の動作が困難になる変形性股関節症。若い方では、50代からも発症するといわれています。耐久性やリスクなどの問題点はありますが、痛みを取って再び歩けるようになるために、人工股関節置換術は非常に有効な選択肢の一つです。このような人工股関節置換術ですが、いくつかの方法があるのはご存じでしょうか?今回は、人工股関節置換術のアプローチ(股関節への進入方法)やMIS、また、術後の定期検診の重要性、病院選びの注意点などについて、弘前記念病院整形外科科長・赤石孝一先生にお話をうかがいました。
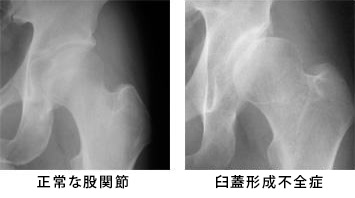
正常な股関節・臼蓋形成不全症のX線
受診のきっかけは、股関節やおしりの痛みです。変形性股関節症で脚の長さに差が生じると腰や膝に負担がかかったりするため、腰痛、膝痛を訴えて来院する方もいらっしゃいます。特に、日本人では、股関節の屋根にあたる部分の骨形成が不十分な臼蓋形成不全症が原因となる変形性股関節症を発症している患者さんが多い傾向があります。また、最近の傾向としては、特に高齢女性の患者さんが、骨粗鬆症による骨脆弱性から股関節症になってくる方が多く、高齢化を背景に今後ますます増えることが予測されます。

骨の欠損が大きくなく、痛みだけが気になっている患者さんの場合、鎮痛剤やリハビリ、体重を落としていただく生活指導なども効果的です。股関節は荷重関節なので、体重が減ると関節に対する負担が軽減し、痛みも減少していきます。更に、筋力が落ちてくることも股関節の負担の原因になるので、例えば水泳や浴中歩行などで筋力をつけることが重要となります。
骨の変形がそれほど大きくなく、痛みも鎮痛剤程度で我慢できるという患者さんの場合は、臼蓋の骨欠損があまり大きくない限り、薬物療法などの保存療法で経過観察を行います。しかし、膝の変形性関節症と比較して、股関節の変形性関節症というのは、痛みに耐えられない方が多く、痛くなり始めるとどんどん痛みが強くなっていく傾向があります。膝の場合は、ヒアルロン酸の関節内注射や装具装着による治療もありますが、股関節に対して装具装着は一般的でなく、ヒアルロン酸の関節内注射の保険適応がないのが現状です。
保存療法をしばらく継続しても症状が緩和されない場合は、人工股関節置換術や骨切り術などの手術療法を検討します。手術療法は、年齢や骨の変形の程度を考慮し選択します。臼蓋や骨頭の変形がそれほど大きくなく、50歳未満であれば、十分に骨切り術の適応になります。骨切り術をすることで、生涯にわたって股関節機能が維持できる可能性があります。しかしながら、重度の骨変形を有する患者さんの場合、人工股関節置換術の適応となります。
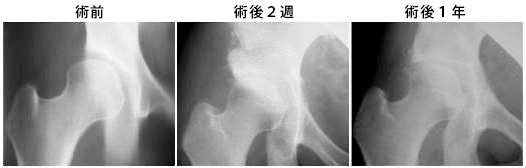
臼蓋形成不全症(受け皿が小さい)に対する骨切り術
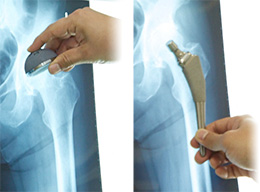
変形性股関節症、大腿骨頭壊死症、急速破壊型股関節症などによる股関節の症状(痛み、可動域制限、歩行障害、脚長差)のため、日常生活動作が困難な患者さんが主に適応となります。手術の前には、手術の目的や効果、手術後リハビリの重要性などについてお話します。これらの話を聞いた上で、患者さん自身に痛みを取り除き歩きたいという希望があり、リスクに関しても同意をしていただけるのであれば、最終的に人工股関節置換術の適応となります。なお、手術を行う際、特に年齢制限はありません。実際、当院での変形性股関節症に対して最高齢の方は95歳、大腿骨頚部骨折では97歳というケースもあります。

ページの先頭へもどる
PageTop